シリーズケアコラボの視点
ブリストルスケールの正しい見方と活用法|記録の標準化でチームケアを強化
介護の現場において、排泄介助は日々の業務の大きな割合を占めるだけでなく、ご利用者の健康状態や尊厳(QOL)に直結する重要なケアの一つです。
しかし、便の状態に対する認識や表現にバラつきが生じ、適切なケアの連携が難しくなるケースがあります。
本記事では、介護記録システム・介護アプリ「ケアコラボ」を手掛けるスタッフが、
世界的な指標である「ブリストルスケール(Bristol Stool Scale)」について、その基礎知識から現場での実践的な活用法、さらにはスタッフ全員の認識を統一するための記録・共有のノウハウまでを解説します。
排泄介助の質を高める「ブリストルスケール」とは?
まずは、ブリストルスケールの基本定義と、なぜ医療・介護の現場で重要視されているのか、その背景を正しく理解しましょう。
世界共通の「便のモノサシ」
ブリストルスケールは、イギリスのブリストル大学のヒートン博士らによって提唱された、便の形状と硬さを分類するための国際的な指標です。
従来、便の状態は「バナナ状」「泥状」「コロコロ」といった主観的な言葉で表現されてきました。しかし、個人の感覚に依存する言葉だけでは、正確な評価やスタッフ間の情報共有が困難です。
ブリストルスケールは、便の状態を「外観」と「硬さ」に基づいて7段階(タイプ1〜タイプ7)に分類し、客観的な数値(共通言語)で評価することを可能にしました。
現在では、消化器内科をはじめとする医療現場はもちろん、高齢者施設や在宅介護の現場においても、排泄ケアの質の標準化を図るためのツールとして定着しつつあります。
なぜ「ブリストルスケール」が必要なのか
介護現場においてブリストルスケールを導入する意義は、単に「記録を書きやすくする」ことだけではありません。その本質的な目的は以下の3点に集約されます。
1:主観の排除と共通言語化
「少し緩い」という表現が、スタッフAさんにとっては「タイプ5」であり、Bさんにとっては「タイプ6」であることは珍しくありません。スケールを用いることで、「今日はタイプ4です」と言えば、誰にでも同じ状態が伝わります。
2:腸内環境の推測
便の形状は、大腸内での便の通過時間と密接に関係しています。大腸をゆっくり通過すれば水分が吸収されて硬くなり(タイプ1)、速く通過すれば水分が残り液状になります(タイプ7)。つまり、スケールを見るだけで、腸の動きや活動レベルを推測できるのです。
3:医療職との連携強化
医師や看護師に報告する際、ブリストルスケールの数値を伝えることで、下剤の調整や治療方針の決定が迅速かつ的確に行えるようになります。
7段階の分類と判定基準(タイプ1〜タイプ7)
ここでは、ブリストルスケールの各タイプについて、形状の特徴だけでなく、「体の中で何が起きているのか」「どのようなケアが必要か」という視点も含めて詳細に解説します。
【硬い便】便秘傾向・水分不足のサイン
大腸内での滞留時間が長く、水分が過剰に吸収された状態です。排便時に強いいきみ(腹圧)が必要になることが多く、高齢者の場合は血圧上昇や痔のリスクも伴います。
タイプ1:硬くてコロコロした兎糞状の便
| 項目 | 内容 |
| 外観 | ナッツやウサギの糞のような、コロコロとした分離した硬い塊。 |
| 特徴 | ・排泄するのが非常に困難です。 ・腸内に長時間(数日〜1週間程度)留まっていたことを示唆します。 |
| 想定される原因 | ・極端な水分不足 ・腸のぜんどう運動の低下(運動不足、寝たきりなど) ・薬剤の副作用 |
| ケアのポイント | ・まずは摘便や浣腸が必要なレベルか、医療職と相談・水分摂取量の見直し ・腹部マッサージや離床の促進。 |
タイプ2:ソーセージ状だが硬く、表面がゴツゴツしている便
| 項目 | 内容 |
| 外観 | いくつかの塊がくっついてソーセージのような形になっているが、表面は凸凹で硬い。 |
| 特徴 | タイプ1ほどバラバラではありませんが、依然として水分が少なく、排便時に痛みを伴うことが多い状態です。 |
| 想定される原因 | ・慢性的な便秘傾向 ・水分・食物繊維の不足 ・便意の我慢(直腸性便秘の可能性) |
| ケアのポイント | ・排便リズムの確認 ・水溶性食物繊維(果物、海藻など)の摂取。 |
【普通便】理想的な健康状態
大腸を通過する時間が適切で、適度な水分を含んでいる状態です。排便時に強いいきみを必要とせず、残便感も少ないのが特徴です。
タイプ3:ソーセージ状だが、表面にひび割れがある便
| 項目 | 内容 |
| 外観 | 形はしっかりしているが、水分がやや少なめで表面に亀裂が見られる。 |
| 特徴 | 正常範囲内ですが、少し長く腸内に留まるとタイプ2に移行する予備軍とも言えます。 |
| ケアのポイント | 現状維持を目指しつつ、意識的にコップ1杯の水を増やすなどの予防的ケアが有効。 |
タイプ4:表面が滑らかで柔らかいソーセージ状、あるいは蛇のようなとぐろを巻く便
| 項目 | 内容 |
| 外観 | バナナ状で表面がなめらか。 |
| 特徴 | 最も理想的な便です。水分量は70〜80%程度で、スルッと抵抗なく排泄されます。 |
| ケアのポイント | この状態を維持できるよう、食事・水分・運動のバランスが取れていることを評価し、継続します。 |
【軟らかい便・水様便】下痢傾向・感染症リスク
大腸を通過する時間が速く、水分吸収が不十分な状態です。頻回な排便や便失禁につながりやすく、皮膚トラブルのリスクも高まります。
タイプ5:はっきりとしたシワのある柔らかい塊(容易に排泄できる)
| 項目 | 内容 |
| 外観 | 形はあるが、境界がはっきりしており、非常に柔らかい。 |
| 特徴 | 排便は容易ですが、やや下痢の傾向があります。1日に複数回見られることもあります。 |
| 想定される原因 | ・脂質の多い食事 ・冷え・緩下剤の効きすぎ ・過敏性腸症候群などの可能性 |
| ケアのポイント | ・食事内容の確認。 ・下剤を使用している場合は、減量や中止の検討が必要か観察。 |
タイプ6:境界がほぐれて、ふかふかした泥状の便
| 項目 | 内容 |
| 外観 | 形が崩れかけており、泥のような状態。固形物は残っている。 |
| 特徴 | 明らかな下痢状態です。便意切迫感を伴うことが多く、トイレに間に合わないケースが増えます。 |
| 想定される原因 | ・消化不良・感染性胃腸炎の初期・抗生物質の使用・下剤の過剰投与 |
| ケアのポイント | ・脱水への注意。・陰部洗浄や撥水クリーム塗布による皮膚保護。・感染症の兆候(発熱、嘔吐など)がないか確認。 |
タイプ7:水様で固形物を含まない液体状の便
| 項目 | 内容 |
| 外観 | 完全に液体。固形感はない。 |
| 特徴 | 重度の下痢。極めて速いスピードで腸を通過しています。栄養や水分がほとんど吸収されていません。 |
| 想定される原因 | ・ウイルス性・細菌性胃腸炎(ノロウイルスなど)・食中毒・重度の消化吸収障害 |
| ケアのポイント | ・感染対策の徹底(標準予防策+接触感染予防策)。・急速な脱水に対する水分・電解質補給。・医師への即時報告。 |
現場でブリストルスケールを活用する3つのメリット
「ブリストルスケールを導入しましょう」と伝えても、現場からは「記録の手間が増えるのでは?」「覚えるのが大変」といった声が上がることがあります。
しかし、正しく運用することで、逆に業務負担は減り、ケアの質は向上します。ここでは現場視点での3つのメリットを深掘りします。
1. 利用者の体調変化を早期発見できる
排泄物は「健康のバロメーター」と言われますが、ブリストルスケールを活用して「数値の推移」を追うことで、小さな異変に気づけるようになります。
例えば、普段「タイプ4(普通便)」の方が、数日間「タイプ2(硬い便)」に変化している場合、それは単なる便秘ではなく、水分摂取量の低下や活動量の低下、あるいは服用薬の変更による副作用かもしれません。
逆に、「タイプ6」が続くようであれば、栄養状態の悪化や肌トラブルのリスクが予測できます。
「いつもと違う」という感覚的な気づきを、「タイプ4からタイプ2へ変化している」という客観的なデータとして捉えることで、重症化する前に予防的な介入が可能になります。
2. ケアプラン(排泄ケア)の評価・修正に役立つ
介護計画(ケアプラン)において「排泄リズムを整える」「自然排便を促す」といった目標を立てることは多いでしょう。その目標が達成できているかどうかを評価(モニタリング)する際、ブリストルスケールは強力なエビデンスになります。
- 下剤調整の根拠:「最近便秘気味だから下剤を増やそう」ではなく、「タイプ1が3日続いているため、酸化マグネシウムを増量し、タイプ4を目指す」といった具体的な調整が可能になります。
- 食事・水分ケアの評価:食物繊維を増やした食事に変更した後、便が「タイプ2」から「タイプ4」に改善すれば、その食事介入が適切だったと評価できます。
PDCAサイクルを回すためには、測定可能な指標が不可欠です。ブリストルスケールはその指標となり得るのです。
3. 申し送り・記録業務の時間を短縮できる
多忙な介護現場において、記録や申し送りの時間は極力効率化したいものです。
文章で便の状態を説明しようとすると、「最初は硬めでしたが、後半は少し軟らかく、色は茶色で量は中くらい…」と長くなりがちですし、書く人によって表現が変わります。
ブリストルスケールが浸透していれば、記録は「BS4、中量、黄褐色」だけで済みます。申し送りでも「〇〇さん、BS4で良便でした」の一言で、聞き手はその状態を正確にイメージできます。
共通言語を持つことは、コミュニケーションコストの大幅な削減につながり、その分ご利用者と向き合う時間を生み出すことができるのです。
正しい評価ができている?実践的な観察と記録のポイント
ブリストルスケールは便利なツールですが、使い方を誤ると間違った評価につながります。現場でよくある疑問や、より精度の高い観察を行うためのポイントを解説します。
観察時は「形状」だけでなく「全体」を見る
ブリストルスケール(形状・硬さ)は重要ですが、排泄ケアの記録においては以下の4つの要素をセットで観察・記録しましょう。
| 項目 | 観察ポイントと注意点 |
| 量 | 「多量・中量・少量」だけでなく、「バナナ2本分」「親指大3個」など具体的にイメージできる表現や、施設内で統一された基準(S・M・Lなど)を用いるのが理想です。 |
| 色 | 正常な茶褐色以外に注意が必要です。 ・赤色:下部消化管(大腸・肛門)からの出血の疑い。 ・黒色(タール便):上部消化管(胃・十二指腸)からの出血の疑い。 ・白色・灰色:肝臓や胆道の疾患の疑い。 |
| 臭い | 腐敗臭が強い場合、腸内環境の悪化や便秘による滞留、あるいは消化不良が疑われます。酸っぱい臭いは消化不良や感染症の可能性があります。 |
| 混入物 | 血液、粘液、未消化の食物などが混じっていないか確認します。粘液便は炎症性疾患の可能性があります。 |
よくある疑問と判断に迷うケース
Q. 「タイプ4」と「タイプ5」の間くらいの場合は?
A. 現場では典型的な形状ばかりではありません。迷った際は、「どちらに近いか」で判断するか、施設内のルールとして「4-5」のような中間表記を認めるかを決めておきましょう。重要なのは、「継続して観察した際に、硬くなっているか緩くなっているかの傾向がわかること」です。
Q. オムツ内排泄で形が崩れている場合は?
A. オムツ内でプレスされて形が崩れている場合、正確な判定は難しいことがあります。その場合は、パッドに吸収されている水分の広がり具合や、付着している便の粘度を見て判断します。
- 水分がパッドに広く染み込んでいればタイプ6〜7。
- 形は崩れていても立体感を保っていればタイプ4〜5。
また、記録には「オムツ内排泄のため形状不明瞭だが、軟便傾向」といった補足を入れるのが親切です。
Q. 排便中に性状が変わる場合は?
A. 「最初は硬いコロコロ便(タイプ1)が出て、後から泥状便(タイプ6)が出た」というケースは、便秘の方によく見られます(栓が抜けた状態)。
この場合、「BS1→BS6」と時系列で記録することが重要です。「タイプ6」だけ記録してしまうと、最初の硬い便(便秘の要因)が見逃され、下剤の調整を誤る可能性があります。
スタッフ間で認識を統一するための工夫
ブリストルスケールの表をナースステーションに1枚貼っておくだけでは、なかなか定着しません。以下のような工夫が効果的です。
- トイレの個室ごとにスケール表を掲示:排泄介助の直後にその場で確認できるようにします。
- 新人研修での実物イメージ共有:粘土や食品サンプル(味噌や水溶き片栗粉など)を使って、疑似的な便を作り、触感も含めて共有する研修を行う施設もあります。
- 定期的な「目合わせ」:実際の記録写真(個人情報を伏せたもの)を見ながら、「これはタイプいくつだと思う?」とカンファレンスで話し合い、認識のズレを修正します。
最大の課題は「記録」と「共有」〜紙やテキストの限界〜
ここまでブリストルスケールの有用性を説いてきましたが、実際の現場では「記録に残すこと」と「情報を共有すること」の壁にぶつかることが多くあります。
テキスト記録だけでは伝わらない「微妙なニュアンス」
どれだけブリストルスケールが普及しても、人間の感覚には個人差があります。
また、紙のケース記録や手書きの申し送りノートでは、以下の問題が発生します。
- 過去のデータとの比較が困難:パラパラとページをめくらないと、数日前の便の状態を確認できず、傾向がつかめない。
- リアルタイム性の欠如:介助が終わってステーションに戻ってから記録するため、タイムラグが生じる。また、記憶が曖昧になりやすい。
- 情報の断絶:介護職が書いた記録を、医師や看護師が毎回細かくチェックできるとは限らない。
属人化する排泄ケアの弊害
記録が不十分だと、排泄ケアは「いつも入ってくれるベテラン職員の勘」に頼ることになります。「〇〇さんは最近調子悪い気がする」という暗黙知は、その職員が不在の時に共有されず、ケアの質の低下を招きかねません。
排泄ケアこそ、科学的なデータに基づいてチーム全体で取り組むべき領域です。
ケアコラボなら「ブリストルスケール」を直感的に記録・活用可能
弊社が提供するケア記録システム「ケアコラボ」は、こうした現場の課題を解決し、ブリストルスケールを最大限に活用するために設計されています。
タップするだけで記録完了!タイムラインで推移も一目瞭然
ケアコラボの記録画面では、文字を入力する必要はありません。
画面上に表示されたブリストルスケールの選択肢(タイプ1〜7のイラスト)をタップするだけで、誰でもかんたんに記録ができます。
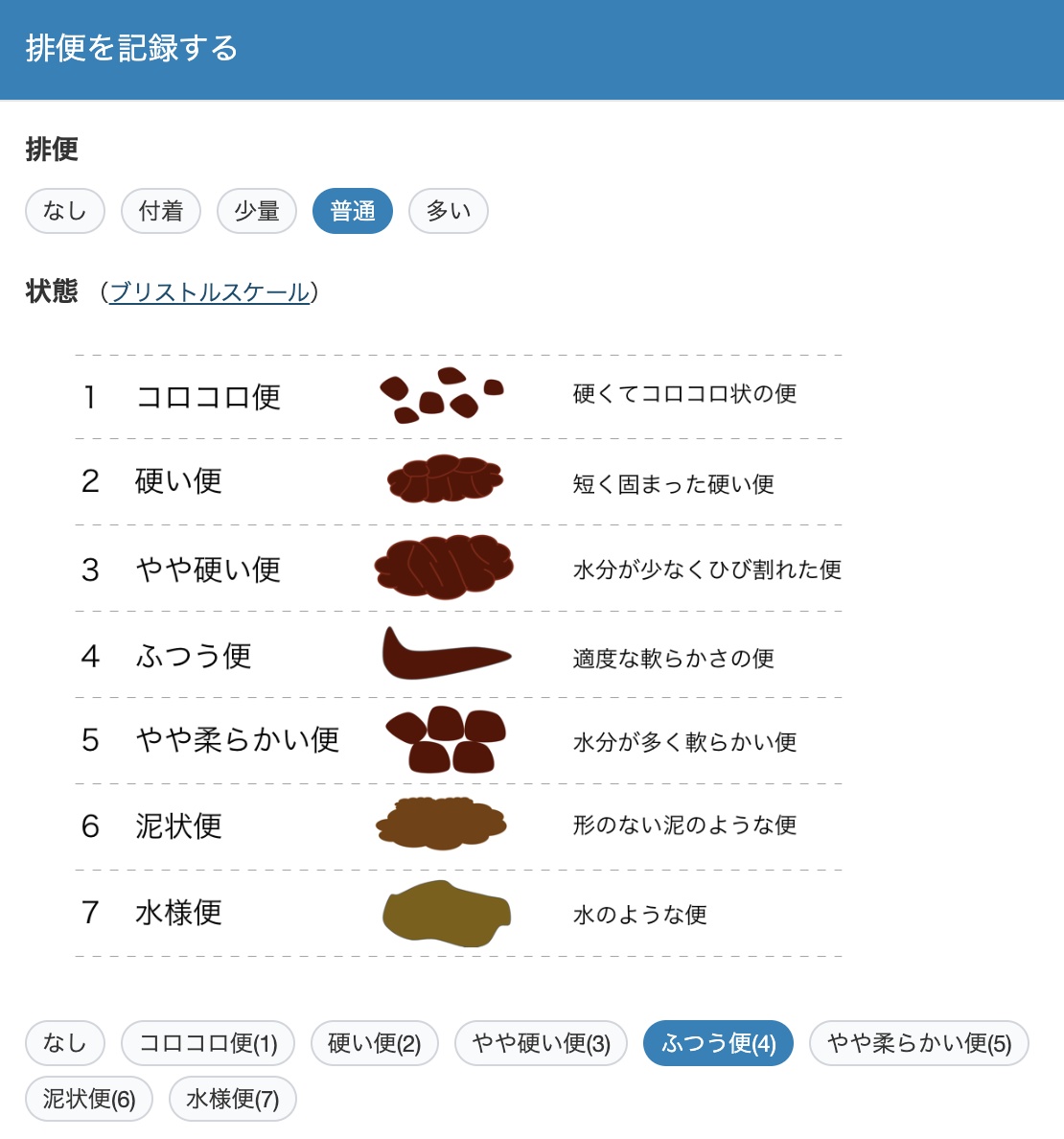
- 直感的なUI:新人スタッフや外国人スタッフでも、イラストを見るだけで直感的に操作できます。
- 履歴表示:利用者ごとの履歴が時系列で表示されるため、「3日前から徐々に便が硬くなっている」「下剤を使った翌日に反応があった」といった変化が一目で把握できます。
- バイタルとの連動:排便データと、体温・血圧・食事摂取量などが同じページに並ぶため、「水分摂取が減ったから便秘になった」「発熱と同時に下痢が始まった」といった相関関係に気づきやすくなります。
ご家族への共有で安心感を(可視化のメリット)
ケアコラボの特徴の一つは、ご家族とも記録を共有できる機能です(公開範囲は設定可能)。
「今日はお通じがありました」という報告だけでなく、「良い状態の便(タイプ4)が出て、ご本人もスッキリされた様子でした」という具体的な記録は、離れて暮らすご家族にとって大きな安心材料となります。
逆に、便秘や下痢が続いている場合も、施設側が細かく観察し対応している姿勢が伝わることで、信頼関係の構築につながります。
導入施設の事例:排泄ケアの質がどう向上したか
実際にケアコラボを導入し、排泄記録を見直した施設からは、以下のような成果が報告されています。
以前はトイレ誘導の際に「(便が)小だったのか大だったのか、どのような状態だったのか」をメモに残し、後でまとめてパソコンに入力していました。現在はケアコラボを使うことで、現場で隙間時間に記憶を辿りながら詳細を記録できるようになり、業務改善につながりました。
下血や血尿の際にも写真を撮りますが、文字での記録より遥かに正確です。 病院で診察を受けるときも、「下血がありました」と言葉だけで表現するよりも、写真をお見せした方が大げさに言っているわけではないのだと理解してもらえます。
まとめ:ブリストルスケールを共通言語にして「根拠あるケア」を
排泄介助は、ご利用者の身体からのメッセージを受け取り、健康を守るための高度な専門職の業務です。
ブリストルスケールという共通言語を持つことは、その第一歩です。
そして、その指標を正しく記録し、チーム全体でデータを共有・分析することで、ケアの質は確実に向上します。
「なんとなく」のケアから、「根拠(エビデンス)」のあるケアへ。
もし、現在の記録方法に限界を感じていたり、スタッフ間での情報共有に課題を感じているのであれば、システムによる解決を検討してみてはいかがでしょうか。


