シリーズケアコラボの視点
介護のリスクマネジメントとは?事例と実践的な対策・分析手法を解説
こんにちは!介護・障がい福祉現場の日々のケア記録を「チームの力」に変え、迅速な情報共有で事故リスクを減らすことができる、ケア記録ソフト「ケアコラボ」の佐藤です。
介護・福祉現場で働く皆さま、「事故を絶対に起こしてはいけない」というプレッシャーや、「対策をしてもヒヤリハットが減らない」といった悩みを抱えていませんか? ご利用者の安全を守ることは最優先ですが、ケアの質を向上させるよりもリスクばかりを考慮してしまっていては本末転倒です。
本記事では、介護・福祉現場におけるリスクマネジメントの基礎知識から、よくある事故の具体例、原因分析方法まで解説します。 さらに、マニュアル整備や教育だけでなく、日々の「情報共有」とご家族との「信頼関係」がいかにリスク低減につながるか、その実践的なポイントもお伝えします。
現場の安心とケアの質を両立させるためのヒントになれば幸いです!

介護のリスクマネジメントとは?取り組む目的と重要性
リスクマネジメントの定義と「危機管理」との違い
介護・福祉現場におけるリスクマネジメントとは、事故やトラブルを未然に防ぐための組織的な管理体制を指します。一方、危機管理(クライシスマネジメント)は、起きてしまった事故に対して被害を最小限に抑える事後対応を意味します。介護・福祉現場では、この両方の視点が必要ですが、まずはヒヤリハットの収集や環境整備を通じて、予測可能なリスクを一つでも減らしていく「予防」のプロセスが最優先となります。
なぜ重要?ご利用者の安全と事業所の経営を守るため
福祉サービスは、高齢者や障がい者の生活を支えるものであり、ご利用者の安全確保は絶対条件です。しかし、万が一重大な事故が発生すれば、ご利用者のQOLを低下させるだけでなく、損害賠償請求や社会的信用の失墜により、事業所の存続そのものが危ぶまれる可能性があります。適切なリスク管理を行うことは、ご利用者の命を守ると同時に、法人としての法的責任を果たし、安定した経営を維持するために不可欠です。直近で事故の発生が起きていなかったとしても、万が一の場合に備え、ツールの導入や研修の強化などの時間やコストをかけるなど、長期的な視点で安心・安全を提供できる法人を目指すことは大切です。
介護現場での事故を「ゼロ」にするのではなく「最小限」にする考え方
生活の場である介護・福祉現場において、リスクを完全にゼロにしようとすれば、過度な行動制限や身体拘束につながりかねません。これではご利用者の自由や尊厳を奪ってしまいます。リスクマネジメントの本来の目的は、事故をゼロにすることではなく、想定される危険を分析し、重大な事故を「最小限」に抑えることです。「安全確保と引き換えに、ご利用者の自由や生きがいを損なわない」という視点を持ち、安全対策と自立支援のバランスを適切に保つことが求められます。
スタッフが安心して働ける職場環境を整える
適切なリスクマネジメントは、ご利用者だけでなく、現場で働くスタッフを守ることにもつながります。事故発生時の対応手順が明確でないと、スタッフは常に「事故が起きたらどうしよう…」という不安を抱えながら働くことになります。また、事故後の責任の追及を恐れて萎縮してしまうケースも少なくありません。組織として安全管理の仕組みを整えることで、スタッフの心理的負担を軽減し、安心してケアに集中できる職場環境を作ることができます。
【事例集】介護現場で多い事故・ヒヤリハットの種類
転倒・転落:居室・トイレ・浴室での発生要因
介護・福祉現場の事故の中で最も件数が多いのが転倒・転落です。居室では、夜間暗い中でトイレへの移動をする際の足のもつれや、ポータブルトイレへの移乗時にバランスを崩すケースが多くあります。浴室では、濡れた床による滑りや、洗身中の椅子からのずり落ちがリスクとなります。これらは、ご利用者の身体機能の低下だけでなく、照明の暗さ、床の滑りやすさ、室内での履物が合わないといった環境要因が複数合わさって発生することが特徴です。
誤嚥・窒息:食事介助中に潜むリスク
食事中の誤嚥や窒息は、命に関わる重大な事故です。嚥下機能に見合わない食事形態の提供や、早食い、詰め込みなどが主な原因となります。また、食事介助中にスタッフが目を離した一瞬の隙に発生することも少なくありません。食事中の姿勢が崩れていないか、義歯が合っているかといった確認も重要です。さらに、食事以外の場面でも、薬の包装シートやティッシュなどを誤って口にしてしまう異食による窒息リスクにも注意が必要です。
誤薬:服薬管理ミスや配薬時の取り違え
誤薬事故には、薬の飲み忘れ、二重投与、他のご利用者への配薬ミス、薬の種類や量の間違いなどがあります。特に、食後の慌ただしい時間帯や、スタッフの確認不足が原因となるケースが多発しています。似たような名前のご利用者の薬を取り違えたり、朝と夜の薬を間違えたりすることもよく起こります。配薬前の「声出し確認」や複数名で確認するダブルチェック、服薬カレンダーの活用など、確実な管理体制が求められます。
離設:ご利用者の行方不明リスク
認知症の方の離設(無断外出)は、交通事故や転倒、脱水、低体温症などの重大な結果を招く恐れがあります。夕暮れ症候群などによる帰宅願望の高まりや、施錠忘れ、スタッフの目が届かない時間帯に発生することが多いです。単に行動を制限するのではなく、なぜ外に出たいのかという理由や心理状態を理解し、寄り添うケアが予防につながります。同時に、センサーマットの活用や地域との連携など、早期発見のためのシステム作りも重要です。
車椅子・ベッド柵等の事故:挟み込みやブレーキのかけ忘れ
福祉用具に関連する事故も頻発しています。車椅子では、ブレーキのかけ忘れによる立ち上がり時の転倒や、フットレストへの足の巻き込み、移動時の手指の挟み込みなどが挙げられます。ベッド周りでは、ベッド柵とマットレスの隙間に手足や首が挟まる事故が多く起きています。これらは福祉用具の点検不足や、ご利用者の身体状況に合っていない用具の使用、スタッフの操作ミスが主な原因となるため、定期的なメンテナンスと正しい使用方法の習得が必要です。
感染症の拡大:初期対応の遅れとまん延防止
インフルエンザ、ノロウイルス、新型コロナウイルスなどの感染症は、集団生活の場である施設や事業所において瞬く間にクラスター化するリスクがあります。一人の発症から施設全体へ広がるのを防ぐには、いかに早い初期対応を実施するかが大切です。体調が優れないご利用者の早期発見、隔離、標準予防策(スタンダードプリコーション)の徹底が求められます。また、ご家族や面会者からの持ち込みリスクも考慮し、流行期の面会制限や手洗い・消毒の励行を徹底する必要があります。
不適切ケア・虐待の疑い:言葉遣いやスピーチロックのリスク
身体的な事故だけでなく、不適切なケアもリスクになります。スタッフに悪意がなくても、乱暴な言葉遣いや、「ちょっと待って」と行動を制限するスピーチロックは、心理的虐待とみなされてしまう可能性があります。これらはご利用者の心身に悪影響を与えるだけでなく、ご家族との信頼関係を壊してしまう要因となります。無意識の行動がエスカレートして虐待につながらないよう、スタッフ自身のストレスケアや、互いに注意し合える風通しの良い職場づくりが不可欠です。
個人情報の漏洩・紛失:SNS利用や記録持ち出しの管理不足
近年増加しているのが情報セキュリティのリスクです。ご利用者の名前や写真が入った書類を紛失したり、業務中の様子を個人のスマートフォンで撮影し、SNSに投稿してしまったりする事例が後を絶ちません。プライバシーの侵害は、法人としてのコンプライアンス違反にあたり、社会的信用を失くしてしまいます。記録媒体の持ち出し禁止のルールの徹底や、SNS利用に関するガイドラインの策定、スタッフへのモラル教育など、現代的なリスクへの対策も必要です。
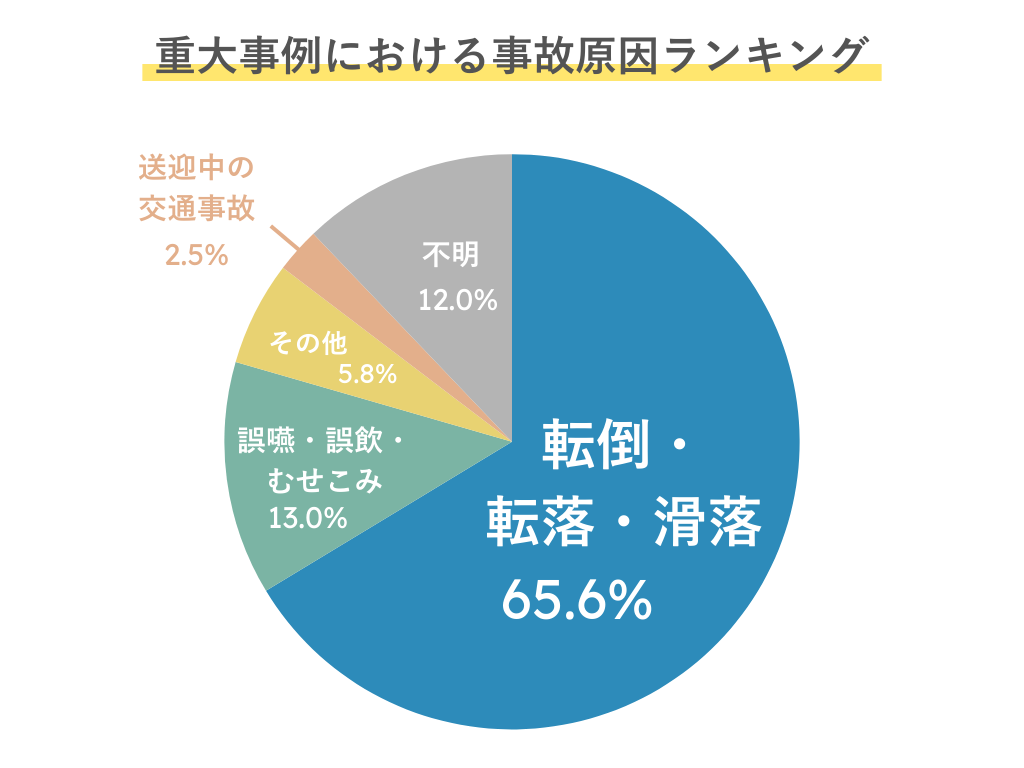
参考:平成29年度「介護サービスの利用に係る事故防止に関する調査研究事業」について
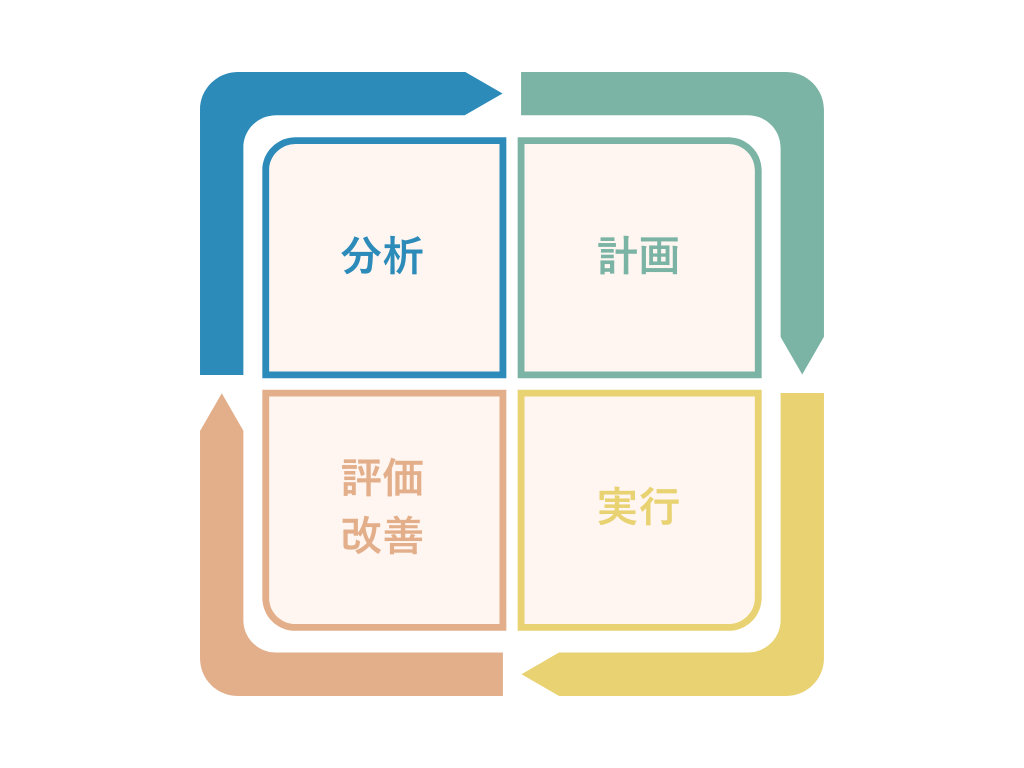
事故を未然に防ぐ!リスクマネジメントの実践サイクル
Step1【把握】:ヒヤリハット・事故報告書の収集とリスクの洗い出し
リスクマネジメントの第一歩は、現場に潜む危険の芽を見つけることです。もちろん、ヒヤリハットは発生しないことが理想ですが、万が一起きてしまった際に「速やかに報告する」ことが何より重要です。報告に対して厳しい叱責を行うと、現場が萎縮し、貴重な情報が埋もれてしまう恐れがあります。そのため、事象の良し悪しよりも「再発防止のために報告してくれた姿勢」を評価する文化が必要です。また、報告書だけでなく、スタッフへの聞き取りや現場の巡回を通じて、潜在的なリスクを徹底的に洗い出す作業からサイクルが始まります。
▼関連記事▼
介護現場のヒヤリハットを防ぐために。見過ごされない記録の書き方
Step2【分析】:なぜ起きたか?「P-mSHELL」等での要因分析
収集した事例の根本原因を探るには、医療・介護分野に特化した「P-mSHELLモデル」が有効です。これは中心にP(Patient:ご利用者)を据え、それを取り巻く5つの要素との関係性を分析する手法です。具体的には、S(Software:マニュアル・手順)、H(Hardware:設備・用具)、E(Environment:環境)、L(Liveware:職員・人)、そして全体を統括するm(management:管理体制)を指します。単に「不注意」で片付けず、「ご利用者の状態(P)に対し、適切な手順(S)や環境(E)が整っていたか」と多角的に検証することで、構造的な課題を発見できます。
SHELLモデルの基本構造
| 構成要素 | 英語表記 | 定義・介護現場での具体例 | 分析の視点 |
| S | Software (ソフトウェア) | マニュアル、手順書、規則、慣習、シフト表、ケアプラン | L-S: 手順書は読みやすいか? マニュアルは実情に合っているか? ルールは守れる内容か? |
| H | Hardware (ハードウェア) | 建物、設備、医療機器、車椅子、ベッド、センサー、PC、ナースコール | L-H: 車椅子の操作性は良いか? ベッド柵の高さは適切か? センサーのスイッチは分かりやすいか? |
| E | Environment (環境) | 部屋の明るさ、温度、湿度、騒音、家具の配置、床の状態 | L-E: 夜間の足元は暗くないか? 騒音で集中力を欠いていないか? 床は滑りやすくないか? |
| L | Liveware (当事者以外) | 同僚、上司、他職種、家族 | L-L: チームワークは良好か? 情報共有(申し送り)は正確か? 連携不足はないか? |
| L | Liveware (当事者※中心) | 事故に関与した本人の知識、技術、心身の状態、性格、疲労度 | Central L: 本人の体調は万全だったか? 知識や技術は十分だったか? ストレスを抱えていなかったか? |
介護現場での転倒事故を例にした際に、P-mSHELLの各要素がどのように機能するか
Patient(介護現場のご利用者):
- 認知症による帰宅願望があり、落ち着きがない
- 右片麻痺があるが、自分の能力を過信しがちである
- 直前に排泄の訴えがあった
management(介護現場の危機管理体制):
- 事故発生時間帯(夜勤帯)の職員配置数は適切だったか
- 転倒予防のためのマニュアルは整備され、周知されていたか
- 事故報告を責めない組織文化があるか
Software(ソフトウェア):
- ケアプランに歩行状態のアセスメントが反映されていたか
- 排泄誘導のスケジュールは本人のリズムに合っていたか
- 申し送り事項で「ふらつき」の情報は共有されていたか
Hardware(ハードウェア):
- ベッドの高さは端座位に適していたか
- 離床センサー(マット式、クリップ式、カメラ式)は作動していたか・遅延はなかったか
- 手すりの位置や形状は本人の麻痺側に適していたか
- 靴やスリッパのサイズは合っていたか
Environment(介護現場の環境):
- 廊下や居室の照明は十分だったか
- 床に水濡れやコードの散乱などの障害物はなかったか
- 周囲の騒音や他の利用者の声が刺激になっていなかったか
Liveware(チーム・多職種):
- ナースコールが重なった際、他のスタッフと連携が取れたか
- 家族からの情報提供(普段の癖など)はあったか
Liveware(当事者スタッフ):
- 疲労の蓄積による注意力の低下はなかったか
- 「大丈夫だろう」という憶測(確証バイアス)で判断しなかったか
- 正しい介助技術を習得していたか
Step3【計画】:具体的で実行可能な再発防止策の立案
分析結果に基づき、具体的な対策を立案します。ここで重要なのは、現場のスタッフが無理なく継続できる「実行可能性」です。「注意する」「意識する」といった精神論ではなく、「配置を変える」「手順を変更する」「福祉用具を変更する」といった物理的・システム的な対策を優先します。対策案は一つに絞らず複数検討し、コストや手間、効果のバランスを考慮しながら、現場のリーダーを交えて現実的な計画へと落とし込みます。
Step4【実行】:対策の周知徹底と現場での運用開始
立案した対策を現場に導入します。単に掲示板や申し送りノートに記載するだけでなく、朝礼や会議、グループウェアなどのツールを通じて、対策の意図や具体的な手順を全スタッフに周知徹底することが不可欠です。特に夜勤専任スタッフなど、勤務時間が短いスタッフへの伝達漏れがないよう注意が必要です。新しい手順が定着するまでは時間がかかるため、リーダーが中心となって現場での実施状況をモニタリングし、正しい方法で運用されているかサポートしながら進めていきます。
Step5【評価・改善】対策の効果検証と継続的な見直し
対策を実施して終わりではなく、一定期間後にその効果を検証します。「事故やヒヤリハットは減ったか」「新しい手順によって別のリスクが生まれていないか」「業務負担が増えすぎていないか」などを確認します。もし効果が不十分であれば、再び分析に戻り、対策を修正します。このサイクルを絶えず回し続けることで、現場の安全レベルは少しずつ向上し、より質の高いケア体制へと進化していきます。
万が一事故が起きた時の緊急対応フローと事後処理
最優先はご利用者の救護:応急処置と救急搬送の判断
事故発生時、何よりも優先すべきはご利用者の安全確保と救護です。発見者は直ちに他のスタッフを応援に呼び、バイタルサインの確認や止血などの応急処置を行います。頭部打撲や骨折の疑いがある場合、また意識レベルの低下が見られる場合は、迷わず救急車を要請します。「様子を見よう」という判断は手遅れになる危険があります。管理者の指示を仰ぎつつも、目の前の命を守るための迅速な行動が求められます。
ご家族への迅速かつ誠実な連絡・報告のポイント
事故発生後は、速やかにご家族へ第一報を入れます。状況が完全に判明していなくても、まずは「事故が起きた事実」と「現在の対応状況(受診の有無など)」を伝えることが重要です。報告が遅れるほど隠蔽を疑われ、不信感を招きます。連絡の際は、お詫びの言葉とともに、客観的な事実を正確に伝えます。推測や言い訳は避け、誠意ある態度で接することが、その後のトラブル回避や信頼関係維持の鍵となります。
事故状況の記録と保存:事実関係を正確に残す方法
事故前後の状況、発見時の様子、行った処置、ご家族への連絡内容などを詳細に記録に残します。これらは後の検証や、万が一の訴訟において重要な証拠となります。記憶が曖昧になる前に、できるだけ早く、「5W1H」を意識して客観的事実を記述します。主観的な感想は避け、「右膝に3cmの擦過傷」のように具体的に書くのがポイントです。また、現場の写真や使用していた用具の状況なども保存しておくと役立ちます。
▼関連記事▼
事故報告書の書き方ガイド|状況共有/原因分析/再発防止策の考え方
再発防止に向けた事故検討委員会の開催と原因究明
事故対応が一段落したら、速やかに事故検討委員会を開催します。当事者だけでなく、管理者や他職種も参加し、多角的な視点で原因を究明します。ここでは「誰が悪かったか」という責任追及ではなく、「なぜ起きたか」という構造的な問題に焦点を当てます。検討された内容は記録に残し、全スタッフで共有するとともに、再発防止策としてマニュアルの改訂や業務フローの見直しに反映させます。
リスクマネジメントを成功させる鍵は「情報共有」と「信頼関係」
記録のデジタル化で情報の「伝達漏れ」や「言った言わない」を防ぐ
介護現場の事故の多くは、情報の引き継ぎミスから発生します。紙の記録や口頭での申し送りでは、どうしても伝達漏れや認識のズレ(言った言わない)が生じがちです。記録をデジタル化し、クラウド上でリアルタイムに共有することで、全スタッフが最新のご利用者の情報を正確に把握できるようになります。確実な情報共有は、ケアの統一性を保ち、ミスを防ぐための基盤となります。ICTツールの活用は、リスク管理の精度を格段に向上させます。
ヒヤリハット報告のハードルを下げる仕組み
忙しい業務の合間に手書きで報告書を書くのは大きな負担であり、報告数の減少につながります。スマホやタブレットを使って、その場でかんたんに入力できたり、音声で記録できたりする仕組みがあれば、報告のハードルはぐっと下がります。「気づいた瞬間に記録できる」環境を整えることで、記憶の風化を防ぎ、より多くの生きた情報を収集することが可能になります。報告数の増加は、そのままリスク検知能力の向上を意味します。
平時の「家族への情報共有」こそが、有事の際のリスクを低減する
事故発生時のトラブルの大きさは、日頃のご家族との関係性に左右されます。普段からケアの様子が見えず、事故の時だけ連絡が来れば、不信感を持たれるのは当然です。逆に、日常的にケアの様子や小さな体調変化をこまめに共有していれば、「いつも大切にケアをしてくれている」という信頼が積み重ねられます。この信頼関係があれば万が一の際も、訴訟などの最悪の事態を回避する大きな助けとなります。
▼関連記事▼
情報の透明性向上でご家族からのクレーム減少した、社会福祉法人ウェルフェア三重さまの事例
「見える化」をサポートするツールとして「ケアコラボ」の選択肢も
こうした「隠さない・見える化」されたケアを実践するために、デジタルの力を借りるのも一つの有効な手段です。私たち「ケアコラボ」のようなシステムは、日々の記録をタイムライン形式で共有できるため、紙では伝えきれないケアの「空気感」までご家族に届けることができます。記録業務を単なる事務作業から「ご家族とのコミュニケーションツール」へと変えることは、結果としてご家族との信頼関係を深めることにつながります。
介護・福祉現場でのリスクマネジメントへの取り組みは、単に事故を防ぐだけでなく、ご利用者やご家族との信頼関係を築くための大切なプロセスです。
私たち「ケアコラボ」は、情報の共有を迅速におこなうことで、ケアに関わる人たちとのつながりを深めることをとても大切にしています。日々の様子を共有することで、万が一の際のリスクを減らし、同時に深い絆を育むことにつながると信じています。
ご家族に開かれた、安心できるケア環境を作るためのアプローチの一つとして、もし私たち「ケアコラボ」にご興味をお持ちいただきましたら、いつでもご連絡いただけると幸いです。

ケアコラボは1週間の無料体験も実施しております!
話を聞くほどではないけど、どんなシステムか触ってみたい..という方は、お気軽にお申し込みくださいませ。

